Ein bahnbrechendes Verfahren könnte die Behandlung von Blindheit von sechs Monaten auf nur zwei Wochen verkürzen. Eine kürzlich in der renommierten Zeitschrift Nature veröffentlichte Studie des National Eye Institute zeigt, dass es das zentrale Sehvermögen bei Mäusen erfolgreich wiederhergestellt hat.
Diese Therapie zielt auf Patienten mit altersbedingter Makuladegeneration (AMD) ab, der in Großbritannien häufigsten Ursache für Sehverlust. AMD führt zu Defiziten im zentralen Sehen durch den Verlust von Photorezeptoren – spezialisierten Neuronen in der Netzhaut, die auf einfallendes Licht reagieren und die Pupillenverengung steuern.
Auch Diabetes und seltene genetische Erkrankungen können durch Photorezeptor-Degeneration zur Erblindung führen.
Mehr zu Blindheit:
- Leben in Gebieten mit hoher Luftverschmutzung in Verbindung mit Glaukomrisiko
- Können wir Farbenblindheit heilen?
Die gängige Therapie nutzt Stammzellen, um defekte Photorezeptoren zu ersetzen. Diese pluripotenten Zellen, aus adulten Zellen im Labor gezüchtet, lassen sich zu fast jeder Zellart umprogrammieren und transplantieren.
"Stammzellbasierte Ansätze sind hochspannend", betont Dr. Sai Chavala, leitender Forscher der Studie. "Allerdings ist die Erzeugung dieser Zellen oft langwierig und aufwendig."
Der klassische Weg – adulte Zellen zu Stammzellen und dann zu Photorezeptoren umzuwandeln – dauert bis zu sechs Monate. Das neue Verfahren von Chavalas Team schafft Ersatzzellen in nur zehn Tagen.
Die Methode, "direkte chemische Reprogrammierung" genannt, startet mit Hautzellen, denen eine präzise Mischung aus fünf niedermolekularen Verbindungen zugefügt wird. Diese aktivieren Gene, die für die Netzhautentwicklung entscheidend sind.
Sobald aktiviert, ähneln die Hautzellen in Aussehen und Funktion Photorezeptoren. Sie werden chirurgisch in den Augenhintergrund implantiert, wo sie integriert und das Sehvermögen wiederherstellen.
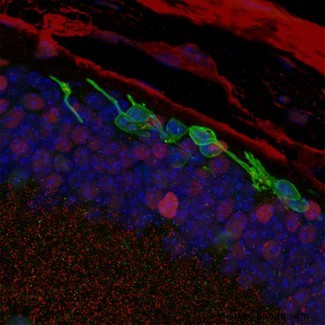
Bei 14 blinden Mäusen testeten die Forscher die Pupillenreaktion auf schwaches Licht. Sechs Mäuse zeigten eine deutliche Verbesserung – Beweis für die Funktionsfähigkeit der neuen Zellen.
Die Nutzung patienteneigener Hautzellen könnte Abstoßungsreaktionen minimieren und personalisierte Netzhauttherapien ermöglichen. Nach Mäuseversuchen plant Chavala in den nächsten drei Jahren FDA-konforme Studien am Menschen.